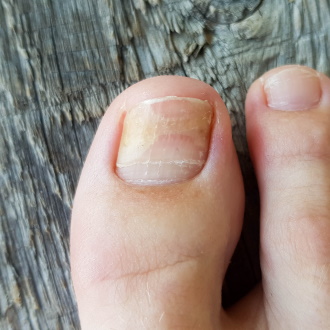
Onycholýza je častý patologický stav nehtového aparátu, který je charakterizován oddělením distální (vzdálenější) části nehtové ploténky od pod ní ležícího dermálního lůžka.
Toto onemocnění se léčí:
Popis nemoci
Oddělení nehtové ploténky může začít ze strany nebo uprostřed. Mezi důsledky onycholýzy patří především estetická vada, která může způsobit psychické komplexy. Narušení integrity tkáně navíc zvyšuje riziko infekčních komplikací.
Objektivní diagnostika onycholýzy se provádí pomocí dermoskopického vyšetření. K rozlišení přesné diagnózy mohou být vyžadovány laboratorní a instrumentální testy.
Konzervativní léčba onycholýzy je dlouhý proces, který může trvat několik měsíců. Kromě medikamentózní terapie hrají roli v dosahování klinických výsledků obecná opatření. O otázce chirurgické léčby se rozhoduje individuálně, pokud existují absolutní indikace.
Typy onycholýzy
Nejčastějším typem onycholýzy je posttraumatická onycholýza, tzv. semilunární onycholýza je častá zejména u žen, které si poraní nehtový aparát při manikúře a pedikúře nebo při nošení těsné obuvi.
Jiné typy onycholýzy, kromě traumatické, mohou být:
- plísňové – zničení nehtové ploténky je způsobeno přímým vlivem patogenní houby;
- alergický – dochází k oddělení ploténky od nehtového lůžka v důsledku hypersenzitivních reakcí opožděného typu;
- psoriasiformní, připomínající nehtové léze způsobené psoriázou, ale nejsou zde žádné kožní příznaky.
Příznaky onycholýzy nehtů
Mezi příznaky onycholýzy nehtů patří především vizualizace oblasti odchlípení. Má jinou barvu, jasné kontury a pod ním jsou viditelné oblasti krvácení. V závislosti na povaze onycholýzy mohou existovat další klinické příznaky:
- bílé rýhy a skvrnité léze na nehtové ploténce;
- nerovný povrch nehtů;
- oddělení kutikuly;
- výrazné ztenčení nehtové ploténky;
- zvýšená křehkost nehtů;
- zkorodovaný okrajový plech.
Příčiny
Příčiny onycholýzy nehtů jsou konvenčně rozděleny do 3 kategorií – lokální, systémové a idiopatické.
Místní faktory, které zvyšují pravděpodobnost oddělení nehtů, jsou:
- traumatická zranění;
- chemické agresivní vlivy;
- cizí tělesa vnikající pod nehtovou desku;
- infekční onemocnění, například bakteriální zánět nehtového lůžka nebo okolní kutikuly;
- používání nekvalitní kosmetiky.
Nejčastější příčinou onycholýzy je trauma. Je třeba poznamenat, že traumatické vlivy stejného typu a stejné síly nezpůsobují poškození nehtového aparátu u všech pacientů, což naznačuje přítomnost některých individuálních predisponujících faktorů u osob s posttraumatickou onycholýzou, případně spojených s porušením trofismus nehtového aparátu metabolického, vaskulárního nebo neurologického původu.
Systémové procesy, které vedou k rozvoji onycholýzy na nohou nebo pažích, jsou:
- období těhotenství (během těhotenství dochází k hormonálně zprostředkovanému rozpadu vláken pojivové tkáně, což vytváří podmínky pro narušení pevného spojení mezi podložní dermis a nehtovou ploténkou umístěnou výše);
- anémie z nedostatku železa (hemoglobin hraje hlavní trofickou roli, při nedostatečném obsahu jsou tkáně ve stavu chronické hypoxie, což je predisponuje k oslabení pevnosti);
- maligní onemocnění, především rakovina plic (u tohoto onemocnění se mohou do systémové cirkulace uvolňovat specifické prozánětlivé mediátory, které narušují pevnost spojení);
- špatná cirkulace v končetinách (patogeneze onycholýzy je v tomto případě spojena s chronickou hypoxií);
- systémový lupus erythematodes (vyvíjející se autoimunitní proces je schopen napadnout struktury pojivové tkáně, které zajišťují pevné spojení mezi nehtovou ploténkou, hřebenem a lůžkem);
- zhoršená funkce štítné žlázy a nebezpečí představuje jak zvýšení aktivity, tak snížení;
- syfilitická infekce (poškození nehtů je jedním ze specifických příznaků tohoto onemocnění);
- užívání některých farmakologických léků (cytostatika, tetracyklinová a fluorochinolonová antibiotika, hormonální antikoncepce atd.).
Často se onycholýza vyvíjí na pozadí chronických dermatóz (psoriáza, ekzém, Reiterova choroba, bulózní dermatózy, lichen planus, alopecia areata). V některých případech nelze příčinu onycholýzy určit, takové případy jsou klasifikovány jako idiopatická forma onemocnění.
Získejte konzultaci
Pokud se u vás tyto příznaky objeví, doporučujeme vám domluvit se s lékařem. Včasná konzultace zabrání negativním důsledkům pro vaše zdraví.
Více o onemocnění, cenách za léčbu a přihlášení ke konzultaci s odborníkem se dozvíte na tel:

Z biologického hlediska je funkce nehtů ochranná, chrání prsty před vnějšími mechanickými a tepelnými vlivy. V moderním světě pro mnoho mužů a žen začaly nehty plnit i estetickou funkci – krásné a upravené nehty na nohou a rukou jsou ukazatelem zdraví a známkou péče o sebe. Zdravá nehtová ploténka by měla být hladká, světle růžové barvy s bělavým otvorem na základně; Neměly by být žádné hrbolky, nepravidelnosti nebo delaminace. Jakékoli deformace nehtu, i když se vytvořily bezbolestně a bez zranění, mohou naznačovat přítomnost patologie. Nemoci nehtů jsou bohužel častým jevem, jedním z nich je onycholýza. Onycholýza je druh onychodystrofie (změny nehtů v důsledku různých neinfekčních faktorů), je charakterizován procesem odloučení nehtové ploténky od nehtového lůžka. Onycholýza je porušením spojení mezi destičkou a lůžkem, přičemž nedochází k narušení integrity lůžka.
Příznaky onycholýzy
Onycholýza může být určena hlavním příznakem – to je oddělení nehtu od nehtového lůžka. Separace zpravidla začíná od distálního (volného) okraje nehtu a postupně se šíří dále – směrem k proximálnímu hřebenu (kůže na bázi nehtové ploténky) do oblasti lunuly nehtu. Častěji tvoří část nehtu, která se oddělila od lůžka, ne více než polovinu nehtové ploténky, méně často se odděluje celý nehet. Oddělená část plátu obvykle nemění svou strukturu, zůstává hladká, ale mění barvu – získává bílo-šedé odstíny, což je spojeno se vstupem vzduchu do subunguálního prostoru. Při onycholýze se však nehtová ploténka může deformovat, její povrch se stává nerovným, nabývá drsného vzhledu, mění se barva – nehet se stává nazelenalým, žlutým, hnědým; K tomu dochází, pokud je připojena bakteriální nebo plísňová infekce, což se často stává, protože špína a mikrobi vstupují do subunguálního prostoru spolu se vzduchem. Když se pod nehtovou ploténkou tvoří plísňové, virové a bakteriální infekce, nehet se stává křehkým, lámavým a olupuje se. Pokud není léčba zahájena včas, onycholýza často vyvolává rozvoj subungvální hyperkeratózy. – onemocnění charakterizované nadměrným růstem horní vrstvy kůže (epidermis). Hyperkeratóza způsobuje proces ztluštění kůže a v důsledku toho hromadění keratinu a vznik nepříjemného zápachu. Podle velikosti oddělené části nehtové ploténky se onycholýza dělí na částečný и celkem (oddělení celé desky).
Příčiny onemocnění
- mechanické poškození, zranění v domácnosti: modřiny, skřípnutí, nesprávné čištění nečistot z nehtu, nesprávné řezání volného okraje nehtu;
- neodborná aplikace gelového laku, doprovázená tepelným nebo chemickým popálením, použití nekvalitních materiálů;
- neodborná hygienická manikúra – nesprávné ošetření kutikuly (kožovitý hřeben, který rámuje matrici – základ nehtové ploténky) a periungválního záhybu (kožní záhyb v kontaktu s nehtovou ploténkou a vytvářející boční a zadní nehtové dutiny);
- těsné, úzké boty, stejně jako boty s vysokými podpatky;
- alergická reakce na chemikálie (čisticí roztoky a gely pro domácnost, materiály používané v manikúře a pedikúře, látky používané v podnicích a průmyslu).
Vnitřní důvody:
- chronická somatická a endokrinní onemocnění;
- dermatologická onemocnění, která postihují prsty na končetinách (psoriáza, ekzém atd.);
- posttraumatická exostóza (benigní tvorba kostní tkáně na povrchu kosti) na distální falangě prstu;
- hormonální selhání, které vede ke zvýšené produkci hormonů a v důsledku toho k deformaci nehtů;
- podvýživa, nedostatek vitamínů a minerálů;
- dlouhodobé užívání léků a léků (užívání antibiotika v kombinaci s různými faktory zvyšuje riziko vzniku onycholýzy).
Příčinou rozvoje onycholýzy jsou navíc mykózy způsobené parazitickými houbami. Onycholýza, která je založena na zánětu, se nazývá infekční.
Klasifikace onycholýzy (typy)
Na základě příčiny vzniku onycholýzy a klinického obrazu onemocnění rozlišují dermatologové několik typů onycholýzy:
K této onycholýze dochází v důsledku různých vnějších poškození. Příčinou může být jakákoli rána, tříska, popálenina, častá a dlouhodobá interakce s vodou, modřina, skřípnutí prstu ve dveřích, sevření prstů úzkými botami atd.
Tento typ onycholýzy se vyznačuje přítomností různých kožních onemocnění – dermatóz, při kterých je narušena výživa buněk v postižených oblastech.
Taková onycholýza se vyvíjí v důsledku endokrinních (dysfunkce endokrinních žláz: porucha štítné žlázy a slinivky břišní, přítomnost diabetes mellitus) a humorálních (stav tělesných tekutin) změn v těle.
Tato onycholýza je spojena s onemocněními trávicího traktu a metabolickými poruchami.
Plísňová onycholýza je spojena s plísňovými infekcemi způsobenými houbami. Mykóza postihuje subungvální prostor, postihuje nehtové lůžko a prakticky bez porušení samotné ploténky. Tento typ onycholýzy se vyvíjí s prodlouženým průběhem houbové infekce.
K takové onycholýze dochází v přítomnosti sekundární infekce.
Alergická onycholýza je důsledkem expozice chemikáliím, lékům, ultrafialovým paprskům, které způsobují alergické reakce.
diagnostika
Pro profesionálního lékaře nebude obtížné diagnostikovat onycholýzu klinickými projevy onemocnění vizuální diagnostikou, kterou potvrzují potřebné lékařské studie.
Pamatujte, že léčba onycholýzy vyžaduje integrovaný přístup, takže při stanovení diagnózy pomocí autodiagnostiky se často vyskytují případy sekundární onycholýzy a vámi předepsaná léčba nepřináší požadovaný výsledek.
Onycholýza je nehtová patologie, proto je při autodiagnostikování důležité pochopit, jak by měl zdravý nehet vypadat. Nehtová deska by měla být rovná a mít správný tvar; je důležité věnovat pozornost barvě nehtu a přítomnosti přirozeného zdravého lesku. Dále je třeba vyšetřit periungvální záhyby, eponychium (ztluštělá vrstva kůže na bázi nehtu), subungvální fisuru a hyponychium (viditelná část nehtového lůžka).
Návštěva lékaře eliminuje riziko chybné diagnózy a nesprávně zvolené léčby, navíc vám umožňuje určit přítomnost infekcí a včasná návštěva specialisty eliminuje rizika komplikací a přispívá k rychlému zotavení.
Diagnóza onycholýzy lékařem zahrnuje:
- vizuální kontrola, stanovení příčin onycholýzy;
- metody diferenciální diagnostiky: srovnání subjektivních a objektivních příznaků onemocnění s jinými patologiemi, které mají podobný klinický obraz. Diferenciální diagnostika se provádí za účelem vyloučení dalších onemocnění, jako jsou mykózy, Bowenova choroba (prekancerózní stav nebo intraepidermální rakovina kůže a sliznic), zánětlivá kožní onemocnění doprovázená poškozením nehtů a další onychodystrofie (onemocnění nehtového aparátu). které mají podobné klinické projevy;
- vyšetření škrábanců z oblasti poškozené tkáně za účelem vyloučení mykotických lézí;
- studie cév nehtového lůžka;
- hloubkové analýzy: složení mikroprvků nehtové ploténky, Osipov CMS nehtů, obecné a biochemické krevní testy, obecná analýza moči;
- rentgenové vyšetření nehtových falang (radiografie).
Rozmanitost typů onycholýzy vyžaduje hloubkovou studii testů, teprve po provedení všech nezbytných studií lékař předepisuje léčbu a dává pacientovi individuální doporučení.
Léčba onycholýzou
Včasná návštěva lékaře zvyšuje účinnost léčby a zabraňuje komplikacím, jako je odstranění nehtu nebo infekce zdravých tkání v přítomnosti infekcí.
Po dobu léčby je žádoucí zcela vyloučit kontakt s chemikáliemi a detergenty, navíc stojí za to opustit manikúru pomocí dekorativního laku. Je nutná pečlivá péče o prsty na rukou a nohou, navíc je důležité dodržovat všechna doporučení a předpisy lékaře, což vám umožní plně se zotavit a vyhnout se tvorbě sekundární onycholýzy.
Komplexní léčba může zahrnovat:
- užívání vitamínových přípravků a mikroelementů (obnovující procesy v tkáních (vitamín A, vitamín E, kyselina askorbová), urychlení metabolických procesů (vitamíny skupiny B), přípravky obsahující vápník, železo, měď, zinek);
- užívání léků. Léky jsou předepisovány poměrně zřídka, obvykle v případě infekční léze, například v přítomnosti houbové infekce;
- užívání antibiotik. Je předepsán pro těžkou onycholýzu;
- použití externích agentů. Pro okrajové oddělení nehtu se zpravidla předepisují přípravky v měkké dávkové formě, které zlepšují místní průtok krve, posilují krevní cévy a obnovují tkáně. Také masti jsou předepsány k prevenci a léčbě mikrobiálních a bakteriálních infekcí;
- použití vany. Jsou předepsány v počáteční fázi a při absenci infekčních patogenů;
- fyzioterapeutické metody;
- lékařská manikúra a pedikúra. Dnes je to nejúčinnější metoda léčby onycholýzy a zahrnuje takové důležité manipulace, jako je odstranění exfoliované části nehtu a instalace speciálních svorek pro správné a rychlé obnovení ploténky.
Lékařská manikúra a pedikúra je lékařský zákrok, který provádí pedikér – specialista s vyšším zdravotnickým vzděláním a je zaměřen nejen na estetickou krásu nehtů, ale i na jejich zdraví. Během procedury jsou nehty správně zastřiženy, hřebeny nehtů jsou zpracovány pomocí speciálních nástrojů a fréz. Provádí se také terapie plísňové infekce nehtů, doprovázená stržením nehtů – to pomáhá lékům proniknout hluboko do nehtu, což přispívá k rychlému zotavení.
Medicínská pedikúra je bezbolestná a poskytuje vynikající kosmetické a lékařské výsledky.
Článek ověřil: vedoucí lékař nanoestetické kliniky, doktor lékařských věd, profesor, chirurg nejvyšší kategorie, Andrej Vladimirovič Machněv.
V multidisciplinárním lékařském centru „Nanoesthetic“ jsou pacienti s onycholýzou sledováni pedikérem. Schůzku si můžete domluvit online nebo telefonicky +7 (3452) 55-55-44.
















